Тахипнея: най-ранният и най-чувствителен признак на проблеми с дишането
Когато става въпрос за идентифициране на клинично влошаване на дихателната система, лекарите разчитат на различни признаци и симптоми. Въпреки това, един от най-чувствителните и най-ранните признаци на клинично влошаване е тахипнея, която представлява повишена дихателна честота или ускорено дишане. Тахипнея може да бъде първична или вторична, в зависимост от това дали проблемът е в дихателната система или другаде в организма.
В тази статия ще разгледаме патофизиологията на тахипнея и как тя може да бъде диагностицирана и лекувана правилно в различни клинични контексти.
Патофизиология на тахипнея
 Тахипнея може да възникне поради първични или вторични причини. Първична тахипнея се отнася до състояния, които произхождат от самата дихателна система, като астма, хронична обструктивна белодробна болест – ХОББ, или белодробна фиброза.
Тахипнея може да възникне поради първични или вторични причини. Първична тахипнея се отнася до състояния, които произхождат от самата дихателна система, като астма, хронична обструктивна белодробна болест – ХОББ, или белодробна фиброза.
От друга страна, вторична тахипнея е резултат от системни или метаболитни състояния, които засягат дишането. Те могат да включват сепсис, кръвоизлив, кетоацидоза или висцерална исхемия. В такива случаи компенсаторният отговор на организма към основната патология е да увеличи дихателната честота в опит да балансира метаболитните нужди на тялото.
Сред различните причини за вторична тахипнея, метаболитна ацидоза е най-честата. При метаболитна ацидоза тялото произвежда излишна киселина или губи бикарбонат, което води до намаляване на pH на кръвта. Това предизвиква увеличаване на дихателната честота и дълбочина на дишане, тъй като тялото се опитва да изведе излишния CO2, за да компенсира ацидозата – тоест повишената киселинност на кръвта.
В резултат на това ускорено дишане може да бъде първият признак на метаболитна ацидоза, дори преди други клинични характеристики като променен психичен статус или електролитен дисбаланс.
Диагностика и лечение на тахипнея
Диагностиката и лечението на тахипнея зависят от основната причина, тежестта и клиничния контекст. Като цяло, простата оценка на клиничния статус и основната физиология на пациента може да даде първоначална представа дали е необходима спешна намеса. Прегледът и диагностиката трябва да се фокусират върху самото разширяване на гръдния кош, навлизането на въздух и наличието на добавени звуци при аускултация, като хрипове. Някои хрипове може да се чуват като свирене при дишане.
В допълнение към клиничния преглед, анализът на артериална кръвна проба може да помогне да се стесни диференциалната диагноза и да се потвърди клиничното подозрение за тежест на основното заболяване. „Базовият излишък“, който се отбелязва с BE в газовите анализи, е бърз начин за количествено определяне на метаболитния компонент на заболяването.
Базов излишък по-нисък от -2 mEq/L (или основен дефицит от повече от 2 mEq/L) вероятно представлява метаболитна ацидоза. По същия начин, ниво на лактат от повече от 4 mmol/L (36 mg/dL) или базов дефицит от повече от 10 mEq/L трябва да предизвика повече интерес у лекарите и лекуващия персонал, както и повече грижа.
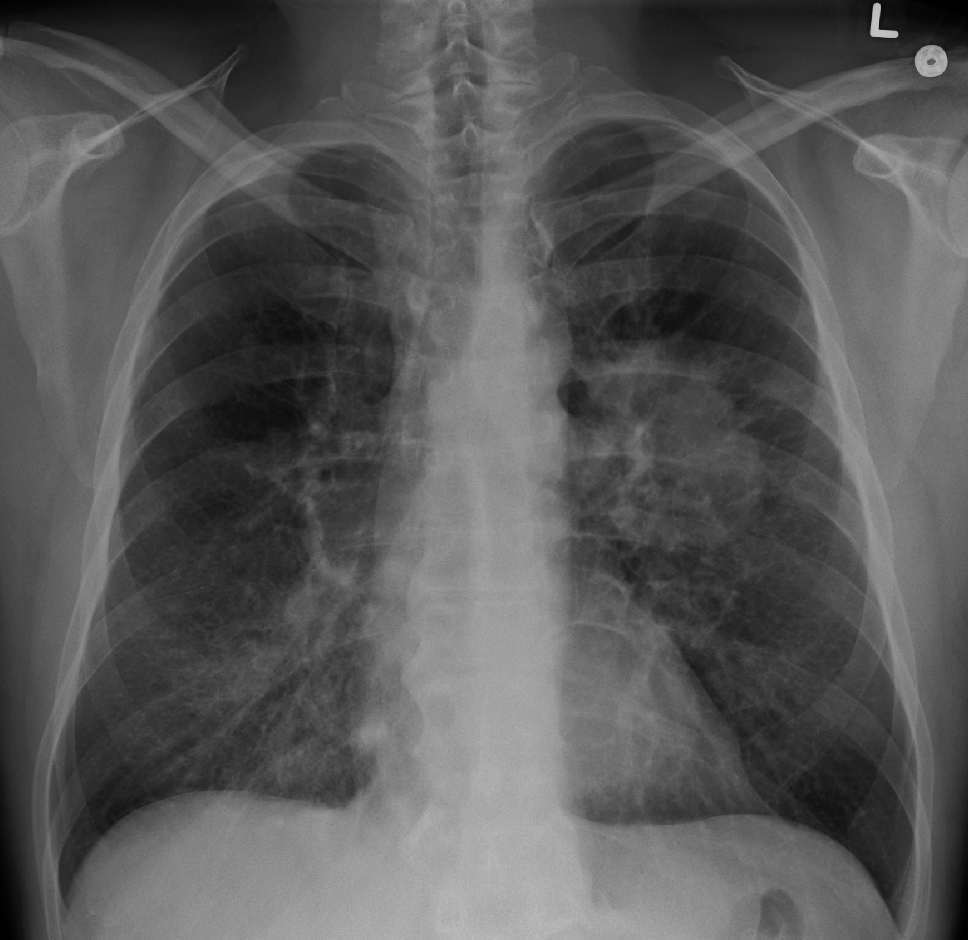
В някои случаи образни изследвания като рентгенография на гръдния кош и ехографско изследване могат да бъдат полезни за разграничаване на причината за влошено навлизане на въздух в дихателните пътища. Например, консолидация (при пневмония) и излив могат лесно да бъдат идентифицирани при рентгенография на гръдния кош, докато значителен пневмоторакс може да бъде изключен с ултразвуково изследване и рентген.
Лечението на тахипнея зависи от основната причина. При първичната тахипнея фокусът е върху управлението на самото респираторно състояние, като например с бронходилататори, стероиди или кислородна терапия. Кислородна терапия при проблеми с дишането се извършва само след доказване на сериозна хипоксия (ниско ниво на кислород в кръвта), както и щателна проверка с кръвно-газов анализ за задръжка на СО2.
При вторична тахипнея приоритетът е да се лекува основната патология, която причинява респираторния дистрес. Например, сепсис може да изисква ранна и агресивна антимикробна терапия, докато кръвоизливът може да наложи кръвопреливане и обемно заместване на течности, както и хирургично лечение.
Кръвно-газов анализ и оценка на тахипнея по кръвен път
 Кръвно-газовият анализ на артериалната кръв е медицинска процедура, която предоставя ценна информация за респираторния статус на пациента, газообмена и алкално-киселинното равновесие в кръвта. Този тест включва вземане на кръвна проба от артерия, обикновено радиалната артерия на китката, за определяне на количеството кислород, което достига до кръвта.
Кръвно-газовият анализ на артериалната кръв е медицинска процедура, която предоставя ценна информация за респираторния статус на пациента, газообмена и алкално-киселинното равновесие в кръвта. Този тест включва вземане на кръвна проба от артерия, обикновено радиалната артерия на китката, за определяне на количеството кислород, което достига до кръвта.
Кръвно-газовият анализ е общ диагностичен инструмент, използван в отделенията за интензивно лечение за идентифициране на дихателна недостатъчност и други състояния, които засягат белите дробове, бъбреците и метаболитните функции.
Въпреки че артериалният кръвно-газов анализ се счита за златен стандарт за оценка на дихателната функция, има по-малко инвазивни алтернативи, като пулсова оксиметрия и транскутанно измерване на въглероден диоксид, които могат да предоставят подобна информация в капацитета на отложена спешност.
Измерванията на кръвно-газовия анализ включват pH, парциално налягане на кислорода (PaO2), парциално налягане на въглеродния диоксид (PaCO2), бикарбонат (HCO3), насищане с кислород (O2 Sat), съдържание на кислород и хемоглобин.
Нормалните стойности за тези компоненти варират, но типичните диапазони са:
- pH: 7,35-7,45
- PaO2: 75 до 100 mmHg
- PaCO2: 35-45 mmHg
- HCO3: 22-26 mEq/L
- O2 Sat: 94-100%
Тълкуването на резултатите от ABG включва анализиране на нивата на pH, PaCO2, HCO3 и O2 за идентифициране на потенциална респираторна ацидоза или алкалоза, метаболитна ацидоза или алкалоза и механизми за компенсация от страна на организма. Сравнението на настоящи и предишни резултати от артериален кръвно-газов анализ може да помогне да се прегледат промените и да се оцени ефективността на лечението.
Артериален кръвно-газов анализ и стойността му като диагностичен инструмент може да се използва за откриване на дихателна недостатъчност и различни медицински състояния, като белодробна и бъбречна недостатъчност, сепсис, пневмония и метаболитни нарушения.
Автор: д-р Цанко Стефанов